

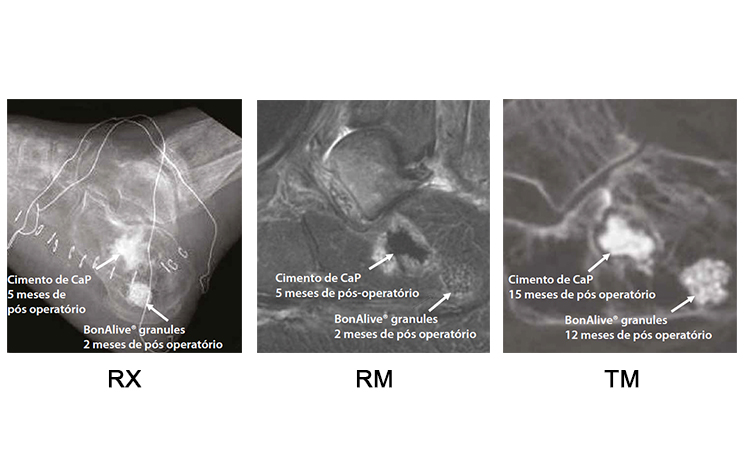
Paciente: Homem, com fratura cominutiva no calcâneo.
Procedimento: Todos os componentes para a redução da fratura foram removidos na 8ª semana pós operatória e o cimento de CaP foi colocado. Observou-se a formação de fístula e um processo infeccioso no osso e o debridamento radical foi realizado. A cavidade óssea então foi preenchida com BonAlive® granules (3 meses após a remoção dos componentes).
Evolução Clínica: Aos 12 meses de pós operatório foi observada na área do BonAlive granules, clara osteointegração e cicatrização sem intercorrências.
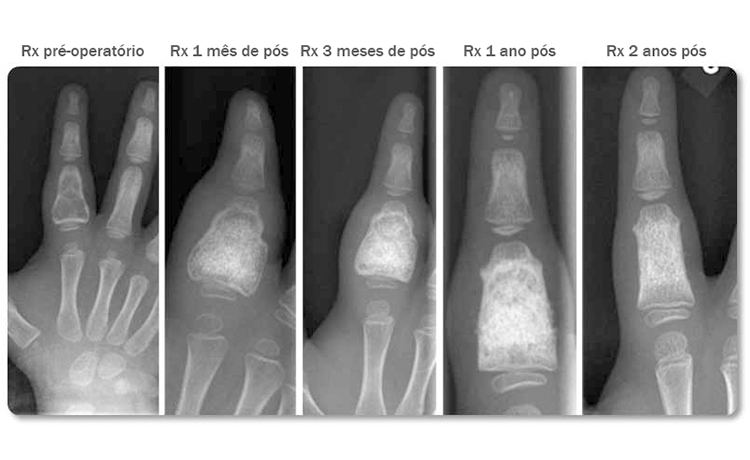
Paciente: Criança de 3 anos de idade com cisto recorrente na falange proximal do dedo indicador.
Procedimento: O tumor foi removido, e o defeito foi preenchido com 2 cc de BonAlive granules 0.5-0.8 mm e 2 pedaços de osso autógeno, de 2-3 mm.
Evolução Clínica: Foi realizado o acompanhamento do caso, 1,3,12 e 24 meses pós operatório. Aos 24 meses não foi observada cavidade e a região havia sido preenchida por osso trabecular, de forma homogênea. A falange teve crescimento em comprimento e foi remodelada quase que totalmente para o seu formato natural. O BonAlive® granules não impediu o crescimento natural do osso da criança. Tratamento de cisto ABC recorrente com vidro bioativo em criança, permite uma boa remodelação e crescimento ósseo. Lindfors N. Bone, 2009;45(2):398-400.
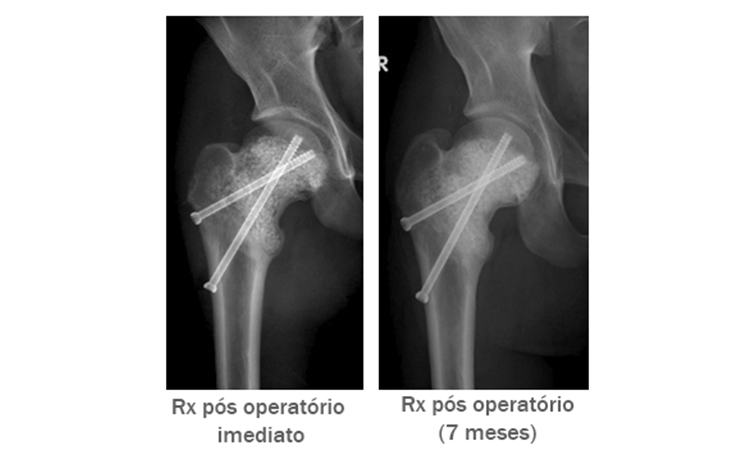
Paciente: Homem, 16 anos, com um grande cisto ósseo aneurismático na proximal do fêmur.
Operação: Na primeira operação a cavidade foi preenchida com osso do próprio paciente, e na segunda operação com substituto ósseo à base de CaP. Em ambos os casos os enxertos foram absorvidos. Na 3ª operação foram utilizados 60 cc/2.0-3.15 mm de BonAlive® granules.
Evolução Clínica: A cicatrização pode ser observada devido às características de osteoestimulação* e lenta reabsorção do BonAlive® granules.
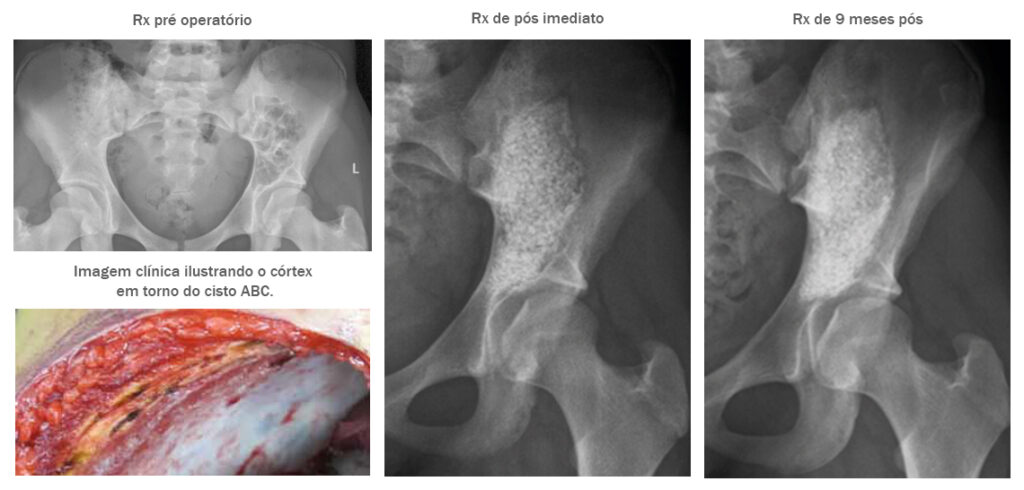
Paciente: Menina de 15 anos com um grande cisto ósseo aneurismático na região pélvica.
Procedimento: O cisto ósseo foi enucleado, o defeito foi fenolizado e preenchido com 60 cc/2.0-3.15 mm de BonAlive® granules.
Evolução Clínica: Aos 9 meses de pós operatório a paciente estava totalmente curada e livre de qualquer sinal de recorrência do cisto.
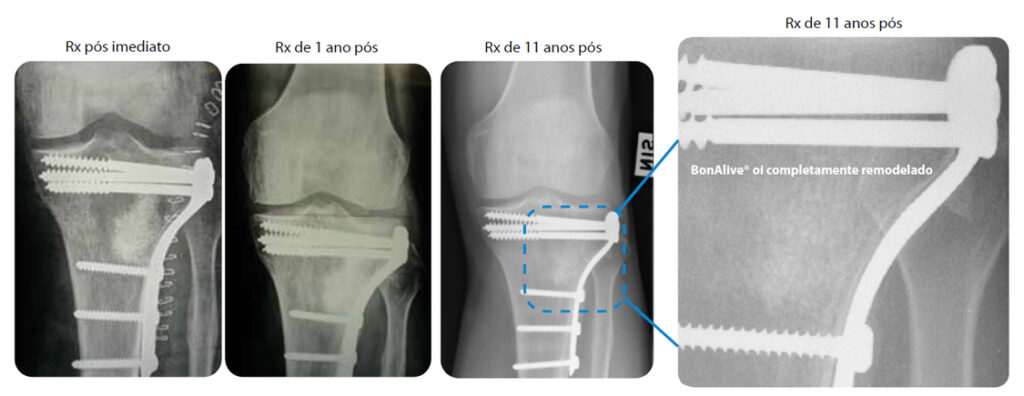
Paciente: Homem de 57 anos com fratura no planalto tibial.
Procedimento: 15 cc/1.0-2.0 mm de BonAlive® granules foram utilizados para preencher o defeito.
Evolução Clínica: Sem complicações e o estado clínico atual do paciente é excelente. O BonAlive® granules é um biomaterial que reabsorve lentamente, porém houve a remodelação óssea total durante os 11 anos de follow-up.
Paciente incluído ao seguinte estudo: Vidro Bioativo S53P4 e osso autólogo no tratamento de fratura de planalto tibial. Estudo randomizado de 11 anos de acompanhamento. Pernaa K. et al. J Long-term E Med Impl. 2011;21(2):139-148.
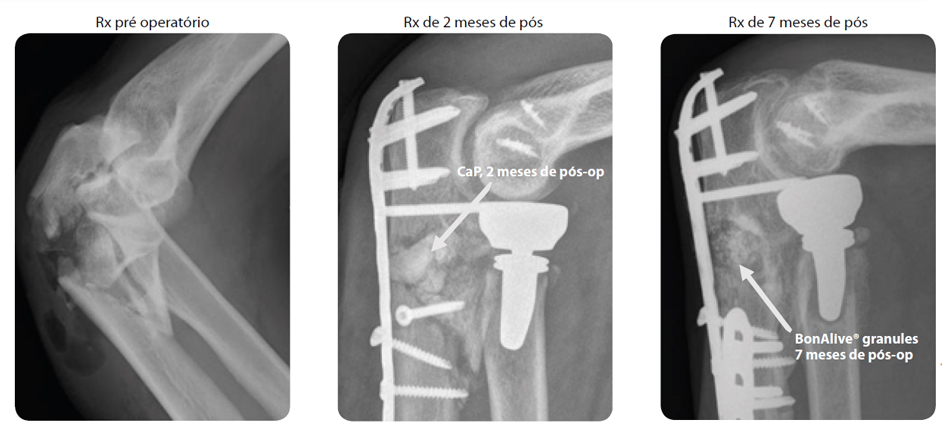
Paciente: Mulher de 45 anos com fratura na ulna.
Espécie Bacteriana: Staphylococcus epidermis.
Procedimento: A fratura foi estabilizada e foi aplicado cimento CaP no defeito ósseo. Aos 2 meses de pós cirúrgico foi observado o aparecimento de uma fístula com a presença de Staphylococcus epidermis, portanto infectada. Em uma segunda etapa foi realizada a revisão, com debridamento radical e utilizando enxertia com BonAlive granules (1.0–2.0mm).
Evolução Clínica: Aos 7 meses, após revisão cirúrgica, o paciente recuperou-se bem e o resultado clínico foi considerado bom.
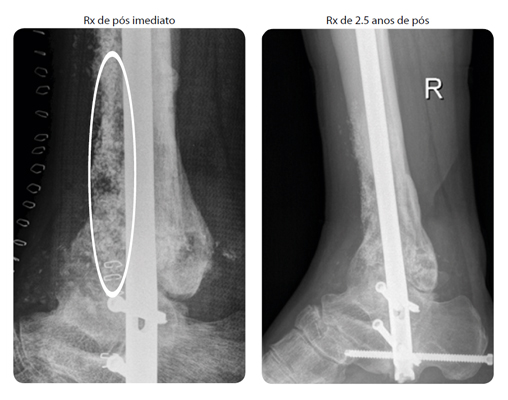
Paciente: Homem de 36 anos com osteomielite crônica em tíbia distal. Após o debridamento cirúrgico, o tamanho do defeito era de 100 cc.
Procedimento: O paciente teve uma fratura em pilão num acidente de carro e a fratura foi estabilizada com uma placa anterior na tíbia distal. O paciente foi diagnosticado com severa osteomielite crônica com grande formação de pus na distal da tíbia. A placa de fixação foi removida e a área foi limpa cirurgicamente através de debridamento radical. O defeito foi preenchido com 48 cc de Bon-Alive® granules, de 2.0-3.15mm misturado com a mesma quantidade de osso autólogo.
Evolução Clínica: O tecido mole teve uma boa cicatrização. Entretanto, uma significante parte do córtex anterior da tíbia distal foi removida, houve a formação de novo osso cortical. Após 2 anos e 6 meses de pós operatório, a fusão estava estável e a evolução do paciente continuou a ter sucesso.
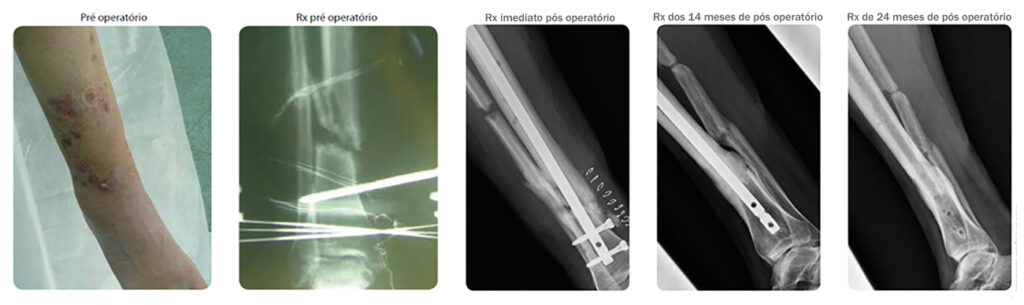
Paciente: Mulher de 32 anos, hospedeiro tipo A, sofreu um acidente de carro e teve uma fratura exposta, que por sua vez foi tratada com fi xador externo.
Espécie Bacteriana: Staphylococcus aureus.
Cirurgião: Prof. Carlo Romanò, Istituto Ortopedico Galeazzi, Milão, Itália.
Procedimento: A paciente foi diagnosticado com não união séptica, 9 meses após o trauma. A paciente recusou nova fixação externa. O fixador externo foi removido e, após 15 dias, foi realizada: osteotomia da fíbula, debridamento no foco da não união séptica, aplicação local do BonAlive granules (20 cc/1.0-2.0 mm) e a colocação de uma haste intramedular.
Evolução clínica: A cicatrização óssea ocorre aos 6 meses pós implantação. O tecido mole teve boa cicatrização, sem sinais clínicos e laboratoriais de infecção recorrente. Aos 14 meses de pós operatório houve a dinamização da haste, que foi removidas aos 24 meses de pós operatório.
Paciente: Mulher de 75 anos com formação de abcesso na coluna.
Espécie bacteriana: Mycobacterium tuberculosis.
Procedimento: Foi realizada a descompressão posterior de L2-L3 e L3-L4, espondilodese de L2-L5, lombotomia, canalização do abcesso paravertebral, ressecção de L3-L4, descompressão anterior e reconstrução. Foi realizada a fusão posterolateral e colocação de BonAlive granules e osso autólogo (50/50) ao redor do cage anterior.
Resultado Clínico: Fusão completa após 2 anos da cirurgia. Paciente foi totalmente curada.

Consultório São Paulo
Dra. Ana Paula Simões.
Instituto Reaction
Rua Bento de Andrade, 103
Bairro Ibirapuera – São Paulo, SP[
(11) 2507-9021
(11) 2507-9024
(11) 2507-9021
Consultório Rio de Janeiro
Dr. André Perin Shecaira
Cirurgião Ortopédico
Av. das Américas, 3301
Bloco 05, sala 221,
Barra da Tijuca – Rio de Janeiro, RJ
(21) 9.8935-0887
(21) 2439-8804

Copyright – 2020 – Cirurgia Percutânea – Todos os Direitos Reservados